在宅医療充実体制加算とは(2026年度改定の新設加算)
廃止された旧加算と何が違うのか
2026年度改定では従来の「在宅緩和ケア充実診療所・病院加算」が廃止され、後継として「在宅医療充実体制加算」が新設されました。改定概要 P.3 の見出しでは「在宅医療充実体制加算の新設及び在宅緩和ケア充実診療所・病院加算の廃止」と整理されています。
在宅医療において積極的役割を担う医療機関を更に評価する観点から、在宅緩和ケア充実診療所・病院加算の要件及び評価を見直した上で、在宅医療充実体制加算に名称を変更する。
— 厚生労働省保険局医療課「令和8年度診療報酬改定 8.質の高い在宅医療の推進」P.3
P.4 では新旧対比の総括として、改定の方向性が次のように示されています。
在宅緩和ケア充実診療所・病院加算について、在宅医療において積極的役割を担う医療機関を更に評価する観点から、在宅医療充実体制加算に名称を変更した上で、要件及び評価を見直す。
— 厚生労働省保険局医療課「令和8年度診療報酬改定 8.質の高い在宅医療の推進」P.4
緩和ケアに限定せず重症対応・緊急往診・看取り・地域連携を含めた総合体制評価へと要件が再構築された改定です。
主な点数(改定後)
旧加算と比較して概ね2倍。在宅を主軸にする医療機関にとって、収益インパクトは大きい改定です。
施設基準の主な要件
施設基準(具体的要件の概要)として、以下が告示・通知に列挙されています。
最後の「掲示等で情報提供」が施設基準として明記されている点は見逃せません。届出だけでなく 院内掲示・Web 掲示の同期更新まで合わせて初めて要件充足です。
看取り実績及び十分な緩和ケアが受けられる旨の掲示等、患者への必要な情報提供を行うこと
— 厚生労働省保険局医療課「令和8年度診療報酬改定 8.質の高い在宅医療の推進」P.5
疑義解釈4 問20で何が変わったのか
重症患者割合要件の本則
まず本則を確認します。重症患者割合は、在医総管・施設総管・在宅がん医療総合診療料を算定する患者の延べ診療月数を分母に取り、
- 別表第8の2の患者で 月2回以上 訪問診療を行っている延べ月数
- ターミナルケア加算等を算定する患者の延べ月数
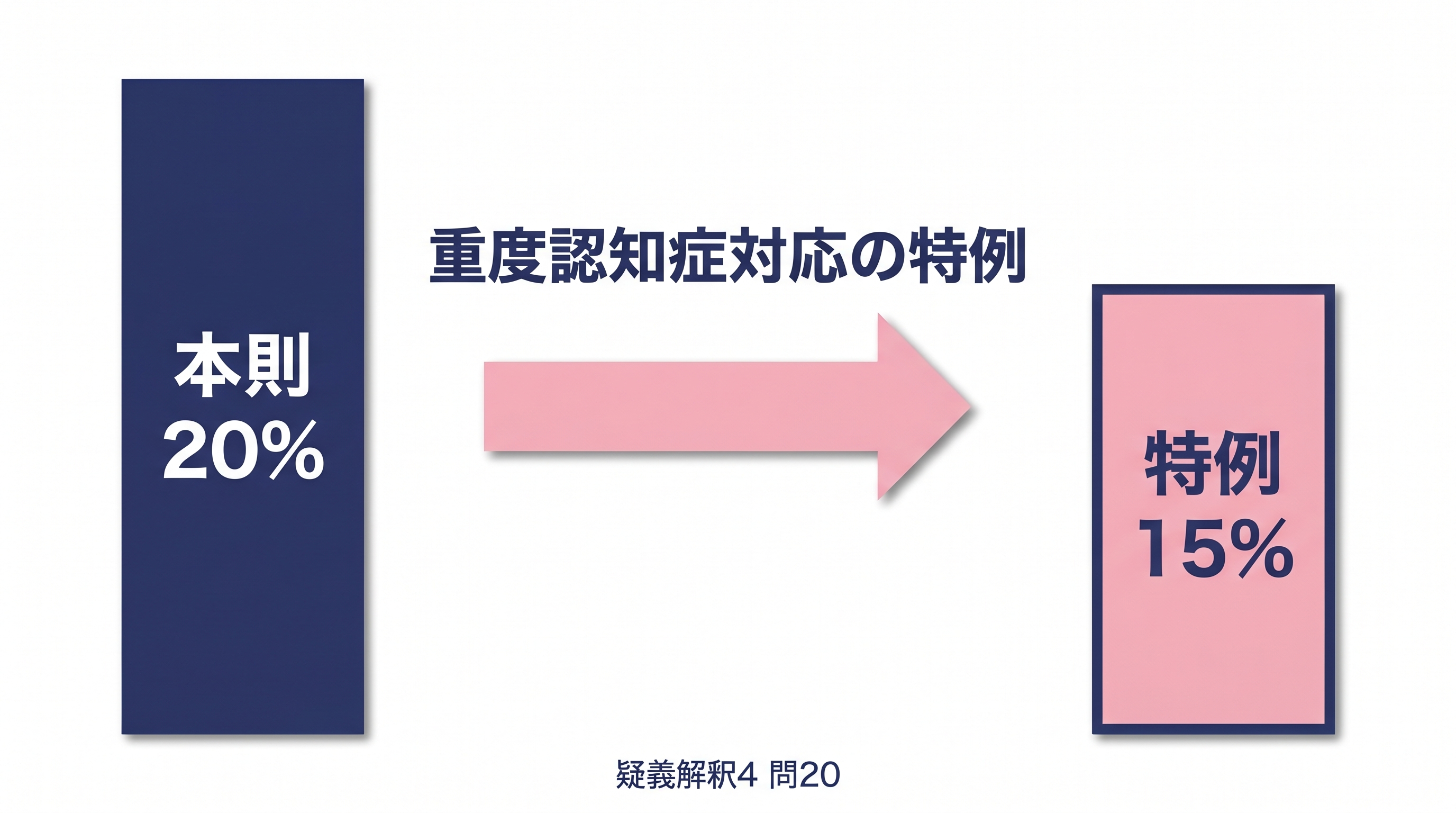
の合計が 2割(20%)以上 であること、と定義されています(疑義解釈4 問20 前提)。
重度認知症対応による特例(問20 答)
ここに今回の特例が入りました。疑義解釈4 問20 の答を整理すると以下のとおりです。
条件
- 在医総管・施設総管・在宅がん医療総合診療料を算定する患者の延べ診療月数のうち、「適切なケアを行う重度の認知症患者」の延べ診療月数割合が 8分(=8%)以上
- かつ、当該重度認知症患者であって在医総管を算定する患者の延べ診療月数割合が 4分(=4%)以上
特例の効果
上記2条件を満たす場合、重症患者割合が 1割5分(=15%)以上 であれば施設基準を満たす。
つまり本則 20% から最大 5 ポイントの緩和が認められたことになります。「8分」「4分」「1割5分」は古典的な歩合表記(割=1/10、分=1/100)で、それぞれ 8%・4%・15% を意味します。原典は「八分」「四分」「一割五分」と表記されているため、%表記での読替えは本記事による補足です。
適切なケアを行う重度の認知症患者…の延べ診療月数の割合が8分以上であり、かつ適切なケアを行う重度の認知症患者であって在宅時医学総合管理料を算定する患者の延べ診療月数の割合が4分以上である場合には、当該割合が1割5分以上であれば当該要件を満たすものとする
— 厚生労働省保険局医療課「疑義解釈資料の送付について(その4)」医-6〜医-7 問20
「適切なケアを行う重度の認知症患者」の定義
ここがポイントです。単に認知症の診断があるだけでは要件に該当しません。疑義解釈4 問20 の括弧書きで、以下をすべて満たす患者として定義されています。
- 認知症高齢者の日常生活自立度判定基準のランクⅣ または M に該当する患者であること
- 介護者への助言や療養方針に関する本人や介護者との意思決定支援を継続的に行っていること
- 直近3か月以内に関係機関との間で(上記意思決定支援内容の)情報を共有し連絡調整を行った患者であること
ランクⅣは「日常生活に支障をきたすような症状・行動や意思疎通の困難さが頻繁にみられ、常に介護を必要とする」、M は「著しい精神症状や周辺症状あるいは重篤な身体疾患が見られ、専門医療を必要とする」状態を指します(厚労省「認知症高齢者の日常生活自立度判定基準」)。
要件は患者単位で組み立てられている点に注意。「自院全体で 3 か月以内に何らかの連携をしていればよい」という意味ではなく、カウントしようとするその患者ごとに直近 3 か月以内の関係機関連携記録が必要です。診療録に「ランクの記載」「ACP(人生会議)の実施記録」「ケアマネ・地域包括支援センター等との連絡記録」が患者ごとに揃っているかを点検してください。「直近3か月」の起点(届出時点か算定可否判定時点か)の最終解釈は管轄の厚生局にご確認ください。

自院は対象になるか — 判定 Q&A フロー
実際に自院に当てはまるかを順に判定していきます。
Q1. 機能強化型の在支診・在支病か?/自院単独で24時間体制を確保しているか?
在宅医療充実体制加算は、判定軸が 2 つに分かれます。両方を別々に確認してください。
- 判定軸 A: 機能強化型の在支診・在支病であること
- 連携型・単独型の区別は届出区分で確認できます。連携型の場合、2026年度改定では「時間外往診体制を確保する施設」と「それ以外」に細分化されているため、自院がどちらの区分かを併せて確認してください。
- 判定軸 B: 自院単独で24時間連絡体制及び往診体制を確保していること
- 機能強化型であっても、24時間体制を連携先と分担しているケースは在宅医療充実体制加算の要件を満たしません。自院単独での確保が要件です。
→ いずれか NO の場合は今回は対象外。特に判定軸 B(自院単独 24 時間体制)が課題となる機関は、体制再編の可否を含めた検討が必要になります。再編可否の判断基準は原典の改定概要には明示されていないため、各厚生局に個別相談を推奨します。
Q2. 医師数・往診実績・看取り実績は揃っているか?
- 常勤換算医師数 3 名以上 / 常勤医師 2 名以上
- 過去1年間の緊急往診 30 件以上
- 看取り実績+小児在宅患者数の合計 30 件以上
医師数のうち常勤換算医師数3名以上の要件については、疑義解釈4 問21 で実労働時間が週31時間以上の非常勤医師は雇用形態を問わず常勤医師とみなし、常勤換算1名として算入できる旨が明確化されました。週31時間に届かない場合は、常勤職員の所定労働時間(32時間未満なら32時間)で按分します。
ただし問21 が答えているのはあくまで「常勤換算医師数」の算出方法。もう一つの要件「常勤医師数2名以上」はこれと別要件のため、雇用契約上の常勤医師が2名以上いるかは別途確認してください。週31時間以上の非常勤2名で常勤換算は満たせても、「常勤医師2名以上」要件は別途満たす必要があります。
→ NO の場合は人員配置・実績積み上げが先行課題。
Q3. 重症患者割合の本則 20% を満たしているか?
過去 1 年間(届出初年度は経過措置で直近 3 か月でも可、疑義解釈4 問18)の延べ診療月数で本則を充足するなら、特例の検討は不要です。
→ YES の場合は本則ルートで届出可能。
Q4. 重度認知症患者の比率を計算する
本則に届かない場合、特例ルートを検討します。直近3か月(または過去1年)の実績から以下を計算してください。
3つすべてを満たせば特例ルートで届出可能です。
Q5. 別表第8の2の患者は月1回でも分子にカウント可(問19)
疑義解釈4 問19 で、「別に厚生労働大臣が定める状態の患者(別表第8の2)」については 月1回の訪問診療でも延べ診療月数に含めて差し支えない ことが明確化されました。本則の文言は「月2回以上」ですが、別表第8の2該当患者に限り 月1回でも分子・分母に算入可 という解釈緩和です。重症患者割合の試算では Q5 の解釈も合わせて再計算してください。
在支診・在支病の届出戦略パターン
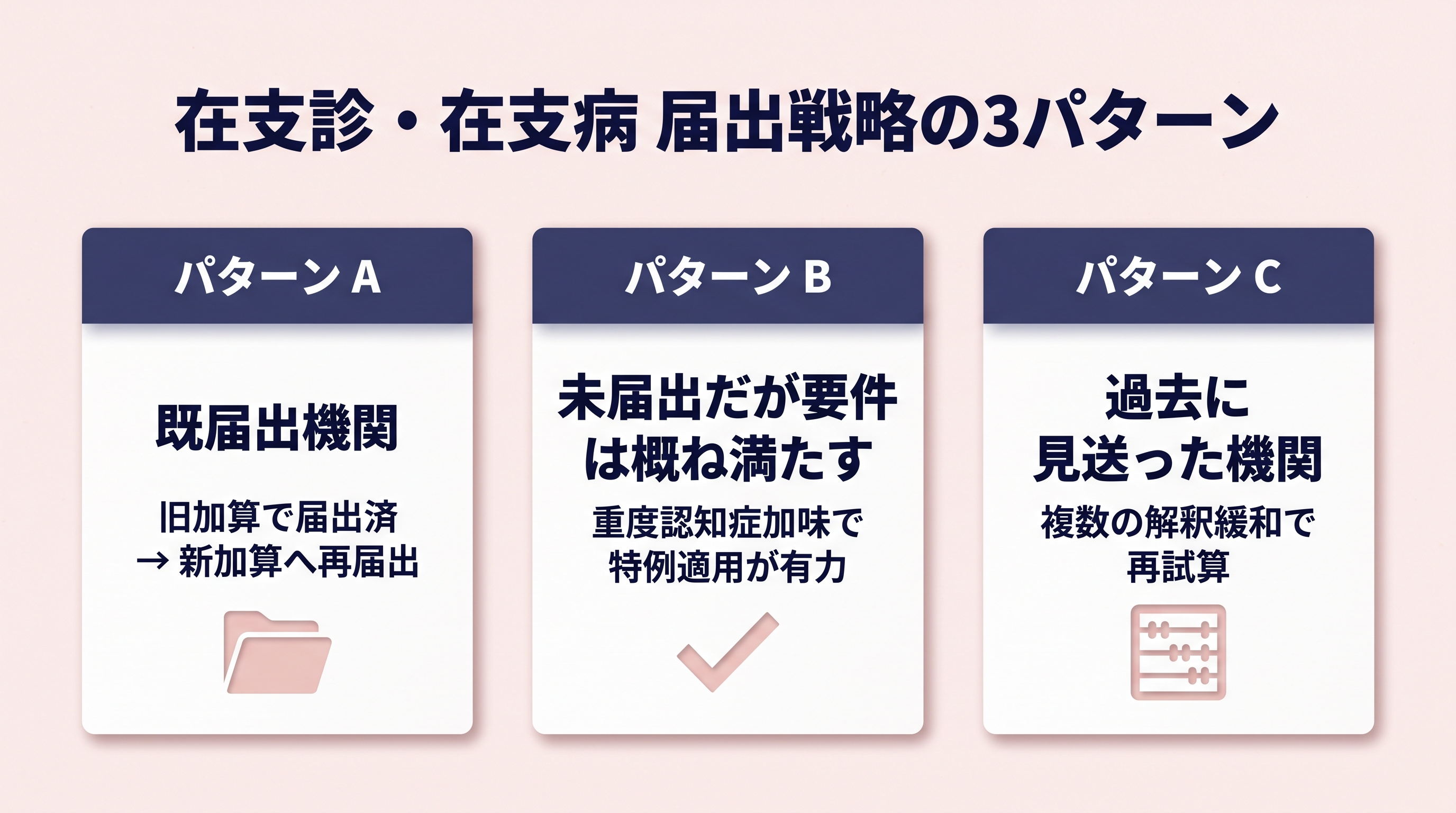
判定 Q&A の結果から、自院がどのパターンに当てはまるかを整理します。
パターン A: 既届出機関(旧・在宅緩和ケア充実診療所等)
旧加算で届出済の機関も、新加算には自動的に移行しません。令和8年5月31日までの経過措置期間内に新加算として再届出が必要です。重症患者割合は重度認知症加味の特例も使えるため、本則で届くか・特例で届くかを再計算してから様式を選択してください。経過措置・施設基準・届出様式の詳細は、特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて/令和8年3月5日 保医発0305第8号(特掲診療料の通知本体)を参照してください。
パターン B: 未届出だが要件は概ね満たす機関
医師数・実績要件をクリアしていて、重症患者割合だけが課題だった機関は最も恩恵を受けます。重度認知症患者を一定数診ている在支診なら、特例ルートで届出可能になる可能性があります。診療録から自立度Ⅳ・M の患者を抽出し、患者ごとの意思決定支援・連絡調整の記録(直近3か月以内)を点検してください。
パターン C: 要件未達で見送りだった機関の再検討
過去に要件不充足で見送った機関でも、以下の組み合わせで要件充足する可能性があります。
- 問20 の特例(重度認知症 8%/4% で本則 20%→15%)
- 問19 の解釈(別表第8の2は月1回でも分子算入可)
- 問18 の経過措置(届出初年度は直近 3 か月の実績で代替可)
- 問21 の常勤換算(週31時間以上の非常勤も常勤扱い ※常勤換算医師数要件のみに適用)
これら 4 つを組み合わせて再試算する価値があります。
6月1日算定開始のための届出スケジュール
以下のスケジュールは 厚生労働省保険局医療課事務連絡「疑義解釈資料の送付について(その3)」および同日付「令和8年度診療報酬改定に係る施設基準届出チェックリストの送付について」(いずれも令和8年4月20日発出) に基づきます。各厚生局の届出窓口・電子申請の取扱いは管轄厚生局の最新通知でご確認ください。
GW を挟むため、診療録点検・常勤換算の集計・意思決定支援の記録整理は GW 前に着手しておかないと間に合いません。
届出後の Web 掲示・院内掲示 同期更新ポイント
施設基準で求められる「掲示等での情報提供」
冒頭で触れたとおり、在宅医療充実体制加算の施設基準には「看取り実績及び十分な緩和ケアが受けられる旨の掲示等、患者への必要な情報提供を行うこと」が明記されています(改定概要 P.5)。
加算届出だけでは要件未充足です。院内掲示と Web 掲示の双方で、以下を最新化する必要があります。
- 在宅医療充実体制加算を届け出ている旨
- 過去1年間の看取り実績件数
- 緩和ケア研修修了医師の配置(人数)
- 24時間連絡・往診体制の連絡先・受付時間
- 在支診・在支病としての届出区分(強化型単独 等)
院内掲示と Web 掲示で記載がズレる典型パターン
- 紙の院内掲示は更新したが、Web は旧加算名のまま
- 看取り実績件数を院内では当年度数値、Web は前年度数値で表記
- 連絡先電話番号が院内(直通)と Web(代表)で異なる
- 加算届出を 6 月開始したのに、Web 掲示の更新日が 4 月のままで実態と乖離
これらは適時調査でも指摘されやすいポイントです。届出書類を厚生局に出した日に、院内掲示と Web 掲示も同じ内容で同日更新する運用を徹底してください。
掲示ナビでできること
掲示ナビの掲示ページは在支診の届出内容(在宅医療充実体制加算を含む)を 施設基準コードで登録し、改定や疑義解釈の発出に合わせて表示テンプレートを自動更新します。Web 掲示の最新化漏れを構造的に防ぐ設計です。詳しくは関連記事もご参照ください。

Web掲示が算定要件の加算【完全リスト】2026年改定対応の逆引きチェック
自院ホームページに載っていないと算定できない加算を、医科外来・医科入院・歯科・薬局別に逆引きチェック。基本5項目との違いと棚卸し3ステップを解説します。

【2026年度改定】施設基準届出は5/18まで|Web掲示の同期更新まで一気通貫
令和8年度改定の施設基準届出は5/7〜6/1受付、紙申請は5/18までの提出が要請されています。届出が通った後の院内掲示・Web掲示の同期更新まで、適時調査の指摘リスクを避けるポイントを整理しました。
よくある質問・間違い
Q. 認知症の診断があれば「重度認知症患者」としてカウントできますか?
いいえ、できません。自立度ランクⅣ または M であり、かつ 意思決定支援を継続的に実施し、直近3か月以内に関係機関と当該患者についての情報共有・連絡調整を行った患者に限られます。診断名だけでなく、診療録上の患者単位の記録が要件です。
Q. 認知症自立度のランクは誰がいつ判定したものを使うのですか?
疑義解釈4 では判定者の限定は明記されていません。介護保険の主治医意見書で広く運用されているランク判定(厚生省老健局通知が原典)を踏まえ、診療録にランク記載と判定根拠を残す運用が無難です。算定可否の最終判断は管轄の厚生局にご確認ください。
Q. 「直近3か月の実績」で届出した場合、来年度はどうなりますか?
疑義解釈4 問18 で示されているとおり、令和8年度中の届出に限り直近3か月の実績で代替可能ですが、令和9年度に算定を継続する場合には過去1年間の実績が必要です。令和9年度以降の新規届出は、最初から過去1年間の実績で要件充足が必要です。
Q. 別表第8の2の患者は月1回訪問でも本当にカウントしていいのですか?
疑義解釈4 問19 で明確化されています。本則の文言は「月2回以上」ですが、別表第8の2に該当する重症度の高い患者については月1回の訪問でも延べ診療月数に含めて差し支えないとの解釈です。月1回しか訪問していないからとカウントから外していた機関は、再計算してください。
Q. 訪問診療担当時間の常勤換算はどう計算しますか?
疑義解釈4 問22〜24 によると、訪問診療を担当する時間が週32時間以上で常勤換算1名。症例カンファや訪問看護指示書等の作成業務時間も訪問診療担当時間に含めて差し支えないことが明確化されています。また月1回訪問や単一建物2人以上の在医総管/施設総管算定患者は 70人を上限に1人=0.5人として計算可(問24)です。
まとめ
- 疑義解釈4 問20(2026/4/21 発出)により、重度認知症患者を一定数診ている在支診・在支病は重症患者割合 20%→15% で在宅医療充実体制加算の届出が可能に
- 「適切なケアを行う重度認知症患者」は 自立度Ⅳ または M + 意思決定支援継続 + 直近3か月以内の関係機関連携 の3点セットを患者単位で満たすこと
- 届出初年度は直近3か月の実績で代替可(問18)、別表第8の2は月1回でも分子算入可(問19)。複数の解釈緩和を組み合わせて再試算する価値がある
- 6月1日算定開始のための届出は 5月18日まで が推奨(疑義解釈3・施設基準届出チェックリスト 令和8年4月20日発出)。GW を挟むため診療録点検は GW 前に着手
- 届出と同時に 院内掲示・Web 掲示も同じ内容で同日更新。施設基準にも「掲示等」が明記されているため、Web 掲示の最新化漏れは要件未充足リスク
個別の算定可否・届出可否は管轄の厚生局にお問い合わせください。
掲示義務のWeb対応についてお困りの方は、お気軽にお問い合わせください。
参考資料