【医科向け】2026年6月改定 5/18届出 3日アクションプラン|掲示ナビ ブログ | 掲示ナビ【医科向け】2026年6月改定 5/18届出 3日アクションプラン

2026年(令和8年)6月改定の施設基準届出は、5月7日(木)から6月1日(月)まで地方厚生(支)局が受け付けます。窓口混雑を避けるため、厚労省は窓口混雑回避のため 5月18日(月)までの届出 を推奨しています(疑義解釈その3 別添1 問2)。なお電子申請は 5月25日(月)から受付開始 となるため、5/18 までに届け出る場合は紙提出(メール・郵送)になります。
7営業日かけて少しずつ進める設計もできますが、本記事は 連続3日を確保すれば届出を完了できる短縮版 をまとめました。医科 に絞り、全規模共通の論点 → 医科診療所(無床・有床)がやること → 中小病院(20〜200床)がやること の3部構成です。自院に該当するパートを直接読んでも、共通パートだけ読んでもOKです。
医療機関の分類とチェックリストの対応関係は次のとおりです(4/20付 事務連絡)。
| 区分 | 病床数 | 該当チェックリスト |
|---|
| 医科診療所(無床・有床) | 0〜19床 | 別添2「医科診療所用」 全68項目 |
| 中小病院 | 20〜200床 | 別添1「病院用」 |
| 大規模病院 | 200床超 | 別添1(本記事のスコープ外) |
200床以上の大規模病院は急性期病院A・Bや特定機能病院入院基本料など本記事のスコープを超える論点が多いため、別添1の該当区分を直接参照しつつ、本記事の共通セクションのみ活用してください。

全規模共通:6/1までに必ず再届出する4論点
医科診療所(無床・有床)・中小病院のどちらに該当しても、医科の医療機関であれば次の4論点はすべて 現に算定中でも 6/1 までに再届出が必要 です。共通セクションだけは規模に関係なく必読です。
共通1:電子的診療情報連携体制整備加算(自動移行されない・再届出必須)
旧「医療DX推進体制整備加算」「医療情報取得加算」が 電子的診療情報連携体制整備加算 に再編されました。新設のため自動移行されず、6/1までに再届出が必要 とされています。「DX系の加算をすでに算定しているから不要」は誤解で、ここを取りこぼすと外来・入院とも6月以降の算定が止まります。
外来加算(初診・再診)の構造は次のとおりです。

| 加算1 | 電子処方箋発行体制+電子カルテ情報共有サービスの活用実績 | 初診時 月1回 15点 |
| 加算2 | 電子処方箋発行体制(または導入予定)+マイナ保険証利用+Webサイト公表 | 初診時 月1回 9点 |
| 加算3 | マイナ保険証利用体制(オンライン資格確認)+Webサイト公表 | 初診時 月1回 4点 |
| 再診 | 上記加算を算定している場合 | 再診時 2点 |
入院加算(病院・有床診療所向け)は 入院加算1 が入院初日 160点、入院加算2 が入院初日 80点 の2区分です。
マイナ保険証利用率はレセプト件数ベース30%以上 が要件目安とされており、原則として算定月の3・4・5か月前のいずれかの月のレセプト件数ベース利用率 を用いて確認したうえで加算1〜3のどれを狙うかを決めます(令和6年改定の旧医療DX推進体制整備加算の取扱いを継続。具体の判定方法は告示・通知本体および疑義解釈の最新版で確認してください)。利用率30%に届かない施設は、加算3から固めるのが現実解とされています。
電子カルテ情報共有サービスの本格運用については 令和9年5月31日まで経過措置 が設定されているとされており、この経過措置を踏まえたうえで加算1を狙うかどうかを判断します。点数・要件の詳細は 告示本体および中医協 短冊資料、疑義解釈 で必ず一次資料確認を行ってください。
共通2:外来・在宅ベースアップ評価料(I)(II) — 要件変更・再届出必須
外来・在宅ベースアップ評価料(I)・(II) は、現に算定中の医療機関であっても、6月以降も算定するためには令和8年6月1日までに改めて届出が必要 とされています(4月20日付 事務連絡 別添2 項番64-65、要件変更)。「算定中だから不要」ではない点に最大限注意してください。
無床診療所であれば(I)のみ算定で 様式95一枚 が大半のケースで済みます。有床診療所・中小病院では入院ベースアップ評価料 区分C 計算と並行で進めるため、外来Ⅰを先に確定 → 入院C を計算 の順序で動くと整合性が取りやすくなります。
共通3:機能強化加算(該当施設のみ・BCP経過措置あり)
機能強化加算(80点)は要件変更扱いで、6月1日までの届出が必要とされています(病院=別添1 項番57、医科診療所=別添2 項番11)。新要件として ①業務継続計画(BCP)の策定・定期見直し、②外来データ提出加算の届出(望ましい要件)、③外来医師過多区域における指定3年以内診療所の除外 が加わったとされています。
ただし、令和8年3月31日において現に機能強化加算の届出を行っている保険医療機関は、令和9年5月31日までの間に限り、業務継続計画に係る要件に該当するものとみなされる とされています(経過措置No.3(A000 機能強化加算、令和9年5月31日まで))。3日のうちに BCP を仕上げる必要はありません。
一方、新規に機能強化加算を届け出る医療機関は経過措置の対象外 で、届出時点で BCP 策定済みが求められる点に注意してください。中小病院では在宅療養支援病院など、機能強化加算の対象になる施設が無床クリニック以外にもあります。
共通4:継続的に賃上げを実施している保険医療機関を高く評価する仕組み
『継続的に賃上げに係る取組を実施している保険医療機関の基準』(病院=別添1 項番8、医科診療所=別添2 項番4)と『外来・在宅ベースアップ評価料(I)の注5等』(病院=別添1 項番150・151、医科診療所=別添2 項番51・52)として位置づけられ、両者は同一様式で届出可能とされています(チェックリスト備考)。賃金改善計画の策定状況・実績の評価が要件となるため、令和6〜令和8年度の累計賃上げ実績(計5.5%、事務職員は8%相当)が示せるかが分岐点です。
診療所で(I)注5を狙う場合は本評価と組み合わせて様式95・98 を提出する流れとなり、中小病院で入院ベースアップ評価料の高区分を狙う場合も同様の充足判定が必要です。
医科診療所(無床・有床):5/18までにやること
医科診療所(無床=0床、有床=1〜19床)が提出するのは 別添2「医科診療所用」全68項目 の該当分です。共通セクションの4論点に加えて、診療所特有の論点が複数あります。有床診療所は無床診療所の論点に加えて、入院料系の追加論点(後述・診療所5〜6)が発生 します。
診療所1:医療DX再編(最優先・漏れ多発)
共通1 で解説した電子的診療情報連携体制整備加算1/2/3 が診療所でも最優先論点です。旧 医療DX推進体制整備加算・医療情報取得加算で算定していた施設も、6/1以降に新加算を算定するためには 改めて届出が必要 とされています。
加算1〜3のどれを狙うかは、自院の電子処方箋発行体制・電子カルテ情報共有サービスの活用実績・マイナ保険証利用率で決まります。診療所では電子カルテ情報共有サービスの接続が物理的に間に合わないケースが多いため、現実的に取れる加算3(マイナ保険証利用体制+Webサイト公表)から固める のが定石です。
加えて 遠隔電子処方箋活用加算 が新設されており、電子処方箋を発行している施設が新規に届け出ることで算定可能となるとされています。要件・点数の詳細は疑義解釈の最新版で確認してください。
診療所2:ベースアップ評価料 様式分岐(早見表 P.1=無床/P.2=有床)
厚労省「ベースアップ評価料の届出に必要な様式 早見表<令和8年度版>」のフロー図を参照します。無床診療所は P.1、有床診療所は P.2 を見ます。
無床診療所(P.1)の代表的な4ケースは次のとおりです(実際は6分岐。全パターンは早見表 P.1 のフロー図を参照)。
| 分岐 | 自院の状況 | 必要様式 |
|---|
| 1 | R8年3月以前から算定 + ベア評価料(I)のみ + R8.6 から(I)注5算定 | 様式95 のみ |
| 2 | R8年3月以前から算定 + ベア評価料(II)対象 | 様式95・96 |
| 3 | R8年4-5月算定開始 or R8年6月以降に初算定 + (I)のみ | 様式95 のみ |
| 4 | R6・R8・R9の継続的な賃上げ実施実績が示せる + (I)注5 | 様式95・98 |
「(I)のみ算定 + 加算分全額賃上げ充当」のケースは、令和6〜令和8年度の累計賃上げ実績(計5.5%、事務職員は8%相当)が示せれば分岐4(高い点数の(I)注5)、示せなければ分岐3(通常の(I))に該当します。(I)のみ算定(分岐1・分岐3)であれば様式95 一枚で済むのが最大の簡素化ポイント です。
有床診療所(P.2)は、入院料を算定するため 入院料減算の対象 となるフロー図に分岐します。後述「診療所6:有床診療所入院基本料 + 入院料減算」も併せて確認してください。
診療所3:充実管理加算(脂質異常症/高血圧/糖尿病)
慢性疾患管理に対する新設加算「充実管理加算」は、3疾患それぞれに加算が設定されているとされています(別添2 項番20-25:3疾患 × 加算1/加算2 の6行)。継続的な管理体制(療養計画の策定・定期見直し・他職種連携など)の整備が要件です。
充実管理加算は 加算1=30点(上位20%)/加算2=20点(上位50%)/加算3=10点 の3段階構造 で、自院の対象患者数が他院と比べて上位N%に入るかどうかが算定可否を決める仕組みとされています(別添2 のチェックリストには加算1・加算2 の6行のみ掲載。3段階構造の点数は複数の業界解説で示されている内容で、最終的な点数構造は告示・通知本体で必ず確認してください)。
充実管理加算は令和9年4月1日から算定開始 です(別添2 項番20-25 の効力発生日 = 令和9年4月1日)。5/18届出(令和8年6月1日施行)の対象ではない ため、本3日アクションプランの主タスクからは外し、中期スケジュール として別途管理してください。届出は 様式7の11(経過措置適用には令和8年3月31日までの届出と地方厚生局への手続終了が必要、外来データ提出加算は令和8年4月1日から算定)を経て、令和9年4月1日から算定可能 となります(疑義解釈その3 別添1 問7)。中間様式の有無・期限は 告示・通知本体および最新の疑義解釈で必ず確認 してください。経過措置として、令和8年3月31日時点で生活習慣病管理料(I)/(II)注4 を届出済の施設は、令和9年3月31日までの間に限り、充実管理加算1の実績要件(脂質異常症・高血圧・糖尿病それぞれの2の(1)のア、3の(1)のア、4の(1)のア=上位20%実績要件)を満たすとみなされます(実績要件以外は別途充足が必要)(経過措置PDF P11 区分56 で確認)。
診療所4:その他の慢性疾患管理(生活習慣病管理料・特定疾患療養管理料)
生活習慣病管理料・特定疾患療養管理料の整理(要件変更)が継続して行われており、対象疾患の整理・要件文言の見直しが行われたとされています。脂質異常症・高血圧・糖尿病は生活習慣病管理料側に寄せ、その他の疾患は特定疾患療養管理料側で管理する構造が継続している前提で、6/1以降の算定パスを患者ごとに確定する必要があります。
心不全再入院予防継続管理料3(医科診療所=別添2 項番26、病院=別添1 項番99)は、退院後外来管理に関与する施設のみ対象です。在宅医療を提供している施設・退院支援に関与している施設のみ対象判定を行ってください。
診療所5(有床のみ):入院ベースアップ評価料 区分C 計算
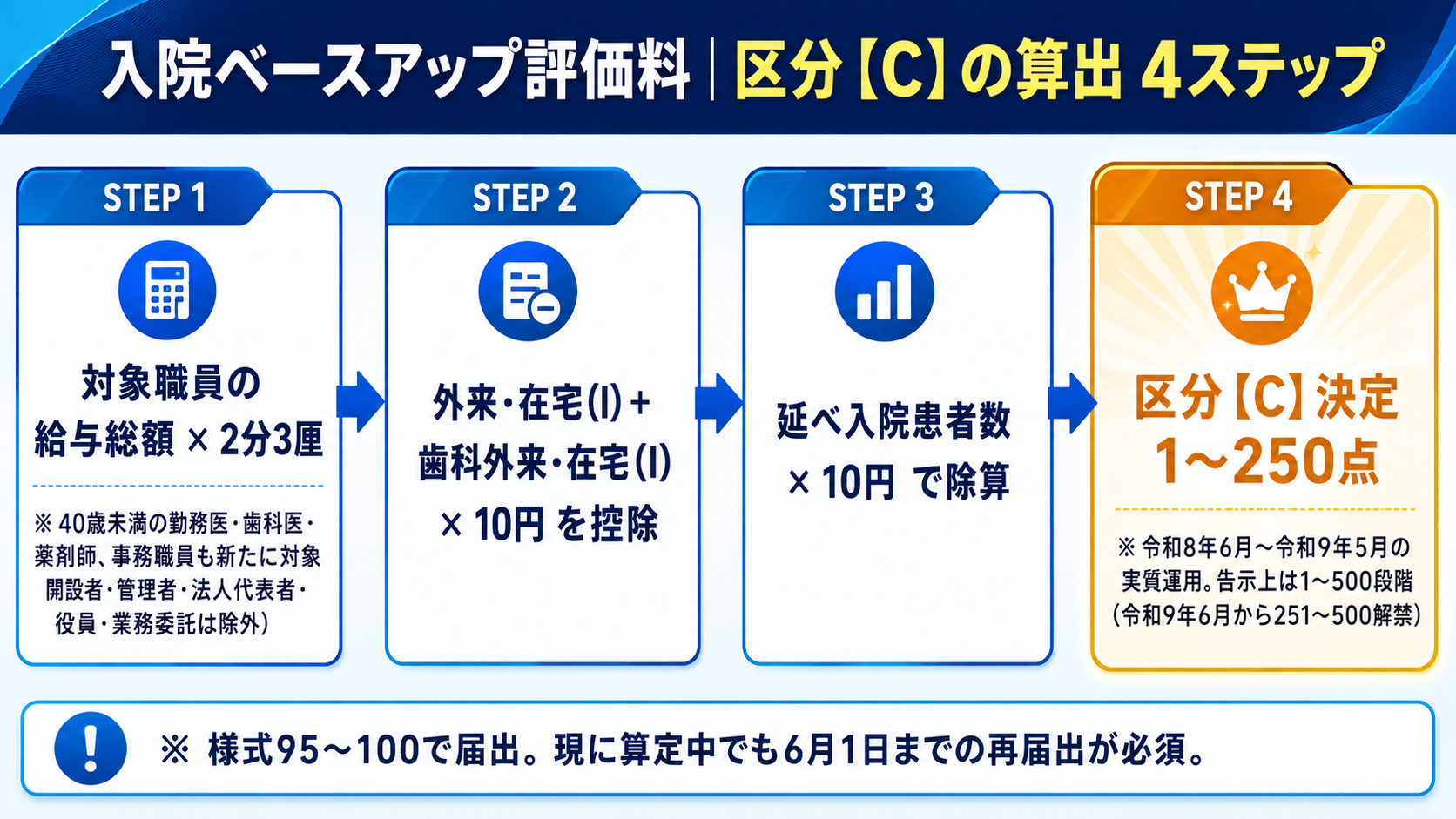
有床診療所(1〜19床)も入院料を算定するため、入院ベースアップ評価料(O102)の対象 です。区分Cの計算式は病院と同じですが、給与総額・延べ入院患者数の規模が異なるため、有床診療所では 小規模ゆえに集計しやすい一方、ボトルネック箇所も独特 です。
入院ベースアップ評価料は告示上 1〜500段階 で設定されており、令和8年6月〜令和9年5月は実質1〜250段階で運用、令和9年6月から251〜500段階が解禁 される予定です(チェックリスト別添1 項番171・別添2 項番66 では「入院ベースアップ評価料(1〜500)」と表記)。
【C】=(対象職員の給与総額×2分3厘
−(外来・在宅ベースアップ評価料(Ⅰ)及び歯科外来・在宅ベースアップ評価料(Ⅰ)
により算定される点数の見込み)×10円)
÷ 当該保険医療機関の延べ入院患者数 ÷ 10円
対象職員は2026年改定で「主として医療に従事する職員」から「当該保険医療機関に勤務する職員」に拡大されました。具体的には、当該保険医療機関に勤務する職員のうち、医師・歯科医師・薬局薬剤師は40歳未満であれば対象(40歳以上は対象外)、保険医療機関の開設者・管理者、法人の代表者・役員、業務委託により勤務する者は対象外 とされています(疑義解釈その3 別添2 問5=40歳未満の判定/疑義解釈その4 別添2 問1=開設者・管理者・法人代表者・役員の除外/同 別添2 問2=派遣職員の取扱い。業務委託の取扱いは告示本体で確認)。これにより、従来除外だった40歳未満の勤務医・歯科医・薬剤師、事務職員等が新たに対象 となります(看護職員・コメディカルは引き続き対象)。なお、派遣職員(労働者派遣法 第2条第2項)は要件を満たせば対象に含めうる旨が疑義解釈で示されています(別添2 問2)。中医協短冊『1. 賃上げ対応』では、看護補助者・事務職員に +5.7%、医療関係職員全体に +3.2% の賃上げ目標が示されています(具体数値は中医協短冊・告示本体で必ず確認)。
Cを算出して該当区分を 様式95〜100(うち施設パターンに応じて該当の様式を組み合わせて提出。多くは様式95・97・98など) で届け出ます。
現に算定中の施設でも、6月1日までの再届出が必須 です。「うちはもう算定しているから関係ない」は誤解で、再届出を怠ると6月以降の算定が止まります。中間報告として令和8年8月に賃金改善実績報告書(中間報告書)の提出が求められるため、給与総額の集計と延べ入院患者数の確定がボトルネックになります。
外来部門も持つ有床診療所は、外来Ⅰの算定見込み点数が入院C計算式の控除項目 に入るため、外来Ⅰを先に確定 → 入院C を計算 の順序で動くと整合性が取りやすくなります。
診療所6(有床のみ):有床診療所入院基本料 + 入院料減算
有床診療所には 有床診療所入院基本料(19床以下の入院料体系。区分1〜6)があります。点数・要件の細部は告示で確認してください。
加えて、令和6年改定でベースアップ評価料を入院料に組み込んだことに伴う 入院料減算(早見表 P.2 のフロー図に登場)が、有床診療所にもかかります。これは無床診療所には無い論点で、(I)+(II)を組み合わせた届出パターンの場合、入院料減算の調整が必要 になるケースがあります。詳細は早見表 P.2 と疑義解釈で確認してください。
加えて、有床診療所は 入院ベースアップ評価料 と 外来・在宅ベースアップ評価料(II) のいずれかを選択 する設計(早見表 P.2 注記)になっています。多くの有床診療所では入院ベアの方が算定総点数が高くなりますが、入院患者が極めて少ない場合は (II) のほうが総点数が高くなることがあるため、年間の収支試算で比較してから届出区分を確定してください。
医科診療所の3日アクションプラン
医科診療所は、5/7(木)から 5/15(金)の間で 連続3日を確保し、5/15 までに発送 すれば 5/18(月)着の見込みです(郵送日数からの目安。最終期限は6/1必着)。1日あたりの作業を区切ると次のとおりです。
Day 1:別添2 棚卸し + 共通1〜4 起点判定 + 医療DX
- 別添2「医科診療所用」全68項目を順に当て、該当項目を絞り込み(無床・有床問わず参照)
- 共通1〜共通4 を起点に、新設項目の自動移行有無を確認
- ベースアップ評価料 早見表<令和8年度版>をダウンロード(無床は P.1、有床は P.2 のフロー図を参照)
- マイナ保険証利用率(レセプト件数ベース)を確認 — 算定月の3・4・5か月前のいずれかの月の実績で判定。30%以上か未満かで電子的診療情報連携体制整備加算の狙う段階を決定
- 電子処方箋の発行体制・電子カルテ情報共有サービスの活用実績を確認
- 該当判断が割れる項目は、地方厚生(支)局都道府県事務所の連絡先をメモ
- 有床診療所のみ:給与総額(対象職員の範囲確定)と延べ入院患者数を集計開始(区分C計算の前提)
Day 2:ベア様式分岐 + 機能強化加算 + 充実管理加算 + 各様式記入
- 早見表のフロー図(無床=P.1/有床=P.2)に沿って、ベースアップ評価料の必要様式を確定
- 機能強化加算の対象施設なら、既届出か新規届出かを確定(既届出は BCP に経過措置No.3=令和9年5月31日まで)
- 充実管理加算は 令和9年4月1日 算定開始(5/18届出対象外)。Day 2 では中期スケジュール把握のため、対象患者の概数だけ把握しておく
- 既存の生活習慣病管理料・特定疾患療養管理料で管理している患者の6月以降の算定パスを確定
- 電子的診療情報連携体制整備加算1/2/3 の届出様式記入(旧 医療DX推進体制整備加算からの再届出)
- 心不全再入院予防継続管理料3 の対象患者抽出(該当する施設のみ)
- 救急対応を行う場合のみ、院内トリアージ実施体制加算・救急外来医学管理料1/2/3 の対象判定
- 有床診療所のみ:区分Cを算出し、様式95〜100(多くは様式95・97・98など)を作成。有床診療所入院基本料の届出区分も確定
Day 3:書類最終チェック + 発送
-
全届出書類の記入漏れ・押印・添付資料を確認
-
提出先(地方厚生(支)局都道府県事務所)の郵送先住所を確認
-
書類のコピーを2部作成(原本提出 + 控え用)
-
5/15(金)までに発送できれば 5/18(月)着の見込み(郵送日数からの目安)
-
電子申請を選ぶ場合は5/25受付開始のため、IDの確認・電子様式のダウンロードを済ませておく
中小病院(20〜200床):5/18までにやること
中小病院(20〜200床)が提出するのは 別添1「病院用」 の該当分です。共通セクションの4論点に加えて、入院料系・体制系の論点が複数追加されます。
病院1:入院基本料・看護必要度Ⅱ(27%/34%)
看護必要度は、急性期病院A一般入院料・急性期病院B一般入院料・急性期一般入院料1の必要度Ⅱで次の2系統の基準が設けられます(中医協答申資料による)。
- 該当患者の定義:A3点以上又はC1点以上(割合1)/A2点以上又はC1点以上(割合2)
- 必要度Ⅱの基準値:割合1で27%以上、割合2で34%以上
- 許可病床数200床未満で必要度Ⅱを用いることが困難であることに正当な理由がある場合を除き、必要度Ⅱの測定が要件化
- 85歳以上患者割合に応じて、平均在院日数・ADL低下患者割合の基準に段階的緩和あり
地域包括医療病棟(必要度Ⅱ 18%以上)など、入院料種別ごとに基準値が異なるため、自院の入院料に対応する数値を施設基準告示で必ず確認してください。
経過措置として、令和8年3月31日時点で急性期一般入院料1〜5、地域包括医療病棟、地域包括ケア病棟、特定一般病棟入院料の注7等を届け出ている病棟は 9/30までは現体制でみなし維持 が可能です。10/1以降は新基準で再評価が必要なので、5月中に新基準による仮データを取って予測値を把握する 必要があります。
病院2:急性期病院A/B 一般入院基本料(選択制で追加された新区分)
2026年6月改定で、急性期病院の入院基本料体系に 「急性期病院A一般入院基本料(1,930点)」「急性期病院B一般入院基本料(1,643点)」が選択制で追加 されました。重要なのは、従来の急性期一般入院料1〜6は廃止されず継続併存 している点です。令和8年改定で増点もされており(例:急性期一般入院料1=1,688点→1,874点)、病院は急性期一般入院料1〜6 と 急性期病院A・B のいずれかを 選択 する形になります。ケアミクス型の中小病院は1〜6を選択するケースが多いと想定されます。
経過措置(R8.9.30みなし)は「旧体系から新体系への移行」を意味するものではなく、旧総合入院体制加算1・2 または急性期充実体制加算を届出済の施設について、急性期病院A一般入院料の基準を満たすとみなす という性質のものです。すなわち、A・Bへ切り替えたい既届出施設の移行をスムーズにするための経過措置であり、急性期一般入院料1〜5自体が廃止されてA・Bに置き換わるわけではありません。
中小病院では、現行の急性期一般入院料を算定する病棟について、①そのまま急性期一般入院料1〜6を選択して継続するか、②急性期病院A・Bを選択して新区分に乗るか、を仮判定したうえで届出方針を決める設計が現実的です。
病院3:入院ベースアップ評価料 区分C(病院規模での適用)
入院ベースアップ評価料は告示上 1〜500段階 で設定されており、令和8年6月〜令和9年5月は実質1〜250段階で運用、令和9年6月から251〜500段階が解禁 される予定です(チェックリスト別添1 項番171・別添2 項番66 では「入院ベースアップ評価料(1〜500)」と表記)。計算式・対象職員の範囲は 「診療所5:入院ベースアップ評価料 区分C 計算」(前出)と共通 なので、詳細はそちらを参照してください。
- 給与総額の規模が大きく、職員区分(医師・歯科医師・看護職員・コメディカル・事務職員)ごとの集計に手間がかかる
- 延べ入院患者数の確定に1ヶ月程度のリードタイムが必要なケースあり(直近の月次確定)
- 複数病棟(急性期・地域包括ケア・回リハ・障害者施設等)を持つ場合、病棟別の区分C寄与をどう案分するかは告示・通知で確認
- 外来Ⅰ+歯科外来Ⅰの算定見込み点数控除があるため、外来Ⅰを先に確定 → 入院C を計算 の順序が崩れない設計
現に算定中の施設でも、6月1日までの再届出が必須 です。中間報告として令和8年8月に賃金改善実績報告書(中間報告書)の提出が求められます。
病院4:急性期総合体制加算1〜5 経過措置
旧総合入院体制加算1〜3と急性期充実体制加算1〜2が 急性期総合体制加算1〜5の5区分 に再編されました。加算1〜4は急性期病院Aの届出が必須、加算5のみ急性期病院Bでも取得可能 です。
経過措置は16. 経過措置PDF(001685522.pdf)の関連区分(番号は原典で確認)として整理されており、令和8年9月30日までのみなしと、令和9年5月31日までのみなしに二分されます。
- 旧総合入院体制加算1・2、急性期充実体制加算届出済 → 急性期病院A一般入院料の基準を満たすとみなし(経過措置PDF 区分17)
- 旧総合入院体制加算1・2・3または急性期充実体制加算の届出済 → 一般病棟用の重症度・医療・看護必要度の基準を満たすとみなし(区分33)
- 急性期総合体制加算の届出は、経過措置(9/30みなし)終了後、10/1以降に新基準で再届出が必要となる構造
- 医療従事者負担軽減・処遇改善体制基準
- 入退院支援加算1・2
- 院内迅速対応チーム・平均在院日数14日以内・退棟患者の病院内転棟割合1割未満・感染対策向上加算1・救命救急入院料等の届出
- 急性期総合体制加算3〜5の総合性基準、急性期総合体制加算2〜5・4〜5・5 の手術等集積性基準(階層別に整理)
中小病院で旧総合入院体制加算を算定していた場合、9/30までは現算定をみなし維持できる一方、10/1以降は新基準で再届出が必須 です。さらに集積性・働き方改革系の基準は1年以上の準備期間を要するため、「R9.5.31まで猶予がある」と油断すると2027年5月末に間に合いません。
病院5:地域包括ケア病棟入院料 + 包括期充実体制加算(80点・新設)
200床以下中小病院で利用頻度が高い地域包括ケア病棟入院料は、令和8年改定で入院期間別の評価体系の見直し・後方支援機能の拡充が入りますが、入院料自体は継続します。新たに「包括期充実体制加算(80点)」が新設されました。算定要件・在宅復帰率・後方支援機能の取扱いに細部の見直しが入るため、現行で算定中の施設は 6/1までに再届出または継続算定の意思表示 が必要かを別添1チェックリストで判定してください。
包括期充実体制加算(80点)は、地域包括医療病棟・地域包括ケア病棟で200床未満が対象、在宅・介護後方支援に十分な実績を満たす施設に対する評価で、地域包括ケア病棟入院料を継続算定する中小病院では取りこぼしを避けたい新設項目です。
病院6:データ提出加算 200床未満特例(区分37)
経過措置PDFのデータ提出加算「当分の間」みなし区分(区分37)に重要な記述があります。
令和8年3月31日時点で、急性期病院一般入院基本料、急性期一般入院基本料、特定機能病院入院基本料(一般病棟)、専門病院入院基本料(7対1、10対1)、地域包括医療病棟、地域包括ケア病棟入院料、回復期リハビリテーション病棟入院料1〜4を算定する病棟又は病室のいずれも有しない保険医療機関であって、(中略)これらの病棟又は病室の病床数の合計が 200床未満 のもの(中略)であって、データ提出加算に係る届出を行うことが困難であることについて正当な理由があるものに限り、データ提出加算に係る要件を満たしているものとみなす。
つまり 200床未満で地域一般・療養・障害者施設等を主に算定する中小病院は、データ提出加算の届出が「当分の間」免除 されます。一方、急性期病院一般入院基本料・急性期一般入院基本料・特定機能病院入院基本料(一般病棟)・専門病院入院基本料(7対1・10対1)・地域包括医療病棟・地域包括ケア病棟・回リハ1〜4を算定する場合は届出必須です。
病院7:看護・多職種協働加算(限定論点)
【自院の入院料が該当しない場合は飛ばしてOK】対象は急性期一般入院料4 または 急性期病院B一般入院基本料のみ です。地域包括ケア病棟・13対1〜15対1の中小病院は対象外なので、自院の入院料を確認してから検討してください(告示番号は告示本体で要確認)。
加算1=277点/日(急性期一般入院料4)、加算2=255点/日(急性期病院B一般入院基本料)。算定要件として「急性期一般入院料1と同等の重症度・医療・看護必要度Ⅰの特に高い基準を満たす割合が2割8分以上」「看護職員+PT/OT/ST/管理栄養士/臨床検査技師等を看護配置基準を超えて常時25対1以上配置」が必要とされています。
病院8:診療録管理体制加算 再編
診療録管理体制加算についても2026年改定で見直しが入っています。診療情報管理士の配置要件・電子化体制・電子カルテ情報共有サービスとの連携要件など、医療DX系と紐づく形で要件が整理されているため、共通1(電子的〜加算)の整備状況とセットで判定 するのが効率的です。
病院9:機能強化加算(在宅療養支援病院等)
200床以下で 在宅療養支援病院 などクリニック性質を併せ持つ施設では、機能強化加算 も再届出対象に入ります。BCP に係る要件は 既届出施設に限り令和9年5月31日まで経過措置 が効きますが、それ以外の運用要件(外来・在宅データ提出加算の努力義務対応等)は6/1施行で評価対象です。
【参考・該当施設のみ】心不全再入院予防継続管理料3・救急外来医学管理料1/2/3 + 救急時医療情報取得加算・院内トリアージ実施体制加算(旧院内トリアージ実施料の廃止+体制評価への再編)は、退院支援・救急対応に関与する中小病院のみ対象です。
中小病院の3日アクションプラン
中小病院は、5/7(木)から 5/15(金)の間で 連続3日を確保し、5/15 までに発送 すれば 5/18(月)着の見込みです(郵送日数からの目安。最終期限は6/1必着)。
Day 1:別添1 棚卸し + 共通1〜4 起点判定 + 入院料・必要度Ⅱ仮判定
- 別添1「病院用」全項目を順に当て、該当項目を絞り込み
- 共通1〜共通4 を起点に、新設項目の自動移行有無を確認
- ベースアップ評価料 早見表<令和8年度版>をダウンロード(P.3 病院のフロー図を参照)
- マイナ保険証利用率を確認、入院加算1(160点)/加算2(80点)の要件確認
- 看護必要度Ⅱ 27%/34% の仮データを取って予測値を把握(10/1以降の本適用に備える)
- 自院の急性期病棟について、急性期一般入院料1〜6(継続併存)と 急性期病院A・B(選択制で追加された新区分)のうちどちらを選択するか仮判定
- 旧総合入院体制加算1〜3/急性期充実体制加算1〜2 の既届出有無を確認、急性期総合体制加算1〜5 のうち自院が算定可能な区分を絞り込み
Day 2:区分C計算 + 様式95〜100 + 各加算の届出書類作成
- 外来Ⅰの算定見込み点数を試算
- 対象職員(40歳未満の医師・歯科医師・薬局薬剤師は対象、40歳以上は対象外。開設者・管理者・法人代表者・役員・業務委託者は対象外。派遣職員は要件次第で対象)の給与総額を確定
- 延べ入院患者数(直近実績ベース)で区分Cを算出:(給与総額×2分3厘 −(外来Ⅰ等の見込み点数)×10円) ÷ 延べ入院患者数 ÷ 10円
- 様式95〜100(うち施設パターンに応じて該当の様式を組み合わせて提出。多くは様式95・97・98など)を作成(賃金改善計画書の数値根拠を給与台帳・職員リストから埋める)
- 急性期総合体制加算1〜5 の届出書(経過措置 R8.9.30 終了後の新基準再届出を見据えた区分判定)
- 機能強化加算(在宅療養支援病院等)の継続届出(既届出は BCP に経過措置No.3=令和9年5月31日まで)
- 200床未満で対象病棟(急性期病院一般入院基本料 等)を有しない場合は 区分37「当分の間」みなし で届出免除を確定。対象病棟を有する場合はデータ提出加算(A245)の届出様式を選定
- 包括期充実体制加算(80点)の該当性判定(地域包括医療病棟・地域包括ケア病棟で200床未満)と届出書類
- 看護・多職種協働加算の届出(自院の入院料が急性期一般入院料4 または 急性期病院B一般入院基本料の場合のみ)
- 電子的診療情報連携体制整備加算(外来加算1/2/3+入院加算1/2)の届出様式記入(旧 医療DX推進体制整備加算からの再届出)
Day 3:書類最終チェック + 発送
- 施設基準届出書(基本診療料・特掲診療料)と様式95〜100 の整合性確認
- 別添1チェックリストで「届出済 or 不要 or 要対応」の全項目確定、押印・院長サイン取得、添付資料の最終確認
- 電子的〜加算・看護・多職種協働加算・継続的賃上げ評価の新設項目で添付資料の漏れがないか再確認
- 提出先(地方厚生(支)局都道府県事務所)の郵送先住所を確認
- 書類のコピーを2部作成(原本提出 + 控え用)
- 5/15(金)までに発送できれば 5/18(月)着の見込み(郵送日数からの目安)
- 電子申請を選ぶ場合は5/25受付開始のため、IDの確認・電子様式のダウンロードを済ませておく
院内・Web掲示の更新タイミング
6月1日から算定が変わる項目は、算定開始と同時に院内掲示・Web掲示も更新 する必要があります。Web掲示は PDF差し替えだけで済む形 にしておくと、6月1日に楽です。
- 電子的診療情報連携体制整備加算(Webサイト公表が要件)
- マイナ保険証利用体制(院内+Web掲示で患者周知)
- 充実管理加算 対象疾患(自院が算定する疾患のみ)
- 明細書発行体制等加算(改定後の対象患者範囲・点数の更新)
- 機能強化加算(外来データ提出加算の努力義務対応状況)
- 有床診療所のみ:有床診療所入院基本料の届出区分・入院ベースアップ評価料の届出区分(1〜250のうち該当区分)
中小病院(20〜200床)の主な更新対象(診療所の項目に加えて):
- 入院基本料・特定入院料の届出施設基準(急性期病院A/B(選択制で追加された新区分)の届出有無、急性期一般入院料1〜6(継続併存)の点数更新、地域包括ケア病棟入院料の見直し反映)
- 看護配置・看護師比率
- 急性期総合体制加算の届出区分(旧総合入院体制加算・急性期充実体制加算からの切替)
- データ提出加算の届出有無(200床未満みなしの場合は「届出免除」の記載)
- 入院ベースアップ評価料の届出区分(1〜250のうち該当区分)
- 電子的診療情報連携体制整備加算(外来・入院)の届出区分
- 看護・多職種協働加算の届出有無(該当施設のみ)
- 包括期充実体制加算(80点)の届出有無(該当施設のみ)
- 継続的賃上げ評価の充足状況(賃金改善計画の公表)
よくある質問
Q1. 「現に算定しているから再届出は不要では?」
これは最もよくある誤解です。外来・在宅ベースアップ評価料(I)・(II)、入院ベースアップ評価料、機能強化加算、医療DX系の旧加算(医療DX推進体制整備加算・医療情報取得加算)はすべて要件変更・再編扱いのため、算定中の医療機関も6月1日までに再届出が必要 とされています(4月20日付 事務連絡 別添1・別添2 各項番)。出さなければ6月以降算定不可となるため、連休明け最初の確認事項として優先度が最も高い論点です。
Q2. 「電子的診療情報連携体制整備加算は新設だから、旧加算は自動で移行されるのでは?」
されません。旧 医療DX推進体制整備加算・医療情報取得加算で算定していた施設も、6/1以降に新加算を算定するためには 改めて届出が必要 とされています。これが今回最大の落とし穴とされており、点数・要件は 告示本体および中医協 短冊資料 が一次資料です。
Q3. 「マイナ保険証利用率30%って、どの月の数字?」
算定月の3・4・5か月前のいずれかのレセプト件数ベース利用率 を用いる原則とされています(令和6年改定の旧医療DX推進体制整備加算の取扱いを継続。具体の判定方法は告示・通知本体および疑義解釈の最新版で必ず最終確認してください)。6月算定開始なら3月実績が判定対象になりやすい構造です。30%に届かない施設は、まず加算3(マイナ保険証利用体制+Webサイト公表)から固めるのが現実解とされています。
Q4. 「BCP は 5/18 までに作らないとダメか?」
令和8年3月31日において現に機能強化加算の届出を行っている保険医療機関 は、令和9年5月31日までの間に限り、業務継続計画に係る要件に該当するものとみなされます(経過措置No.3(A000 機能強化加算、令和9年5月31日まで))。今回の機能強化加算の継続届出(要件変更)では BCP 完成は強制されません。1年あります。
ただし、これは「機能強化加算の既届出施設」向けの経過措置であって、新規に機能強化加算を届け出る場合は経過措置対象外 なので、届出時点で BCP 策定済みが必要になる点には注意してください。
Q5. 「電子申請なら 5/18 を過ぎても大丈夫?」
電子申請は 5月25日から受付開始 です(疑義解釈3 別添1 問2)。5/18 までに届け出る場合は紙提出(メール・郵送)になります。電子申請を選ぶ場合でも、6月1日必着である事実は変わりません。
Q6. 「うちは無床クリニックだけど、別添2 を見ればOK?」
OKです。別添2「医科診療所用」は無床診療所・有床診療所の両方が対象 で、19床以下の医科診療所はすべて別添2 を確認します。20床以上の病院は別添1「病院用」を確認してください。なお、令和6年改定でベースアップ評価料を入院料に組み込んだことに伴う「入院料減算」は 入院料が存在する有床診療所・病院に該当(早見表 P.2・P.3)し、入院料を持たない無床診療所には減算はかかりません。
Q7. 「充実管理加算と生活習慣病管理料は重複算定できる?」
対象疾患の整理・併算定の可否は疑義解釈で個別整理されています。脂質異常症・高血圧・糖尿病については、生活習慣病管理料との関係(包含・排他・併算定の可否)を必ず疑義解釈資料その3・その4 で確認してください。なお充実管理加算は 加算1=30点(上位20%)/加算2=20点(上位50%)/加算3=10点 の3段階構造 で、対象患者数の実績順位が算定可否に直結します。
Q8. 「うちは200床未満だからデータ提出加算は出さなくていい」と思っていい?
半分正解、半分誤解です。データ提出加算(A245)の「当分の間」みなしは、急性期病院一般入院基本料・急性期一般入院基本料・特定機能病院入院基本料(一般病棟)・専門病院入院基本料(7対1・10対1)・地域包括医療病棟・地域包括ケア病棟・回リハ1〜4のいずれも算定していない施設 が対象です。これらを算定している中小病院は届出必須なので、まず病棟構成の確認から始めます。
Q9. 「入院ベースアップ評価料は現に算定中なら再届出不要?」
誤解です。現に算定していても、6/1までに再届出しないと6月以降の算定が止まります。1〜250段階の新区分での【C】算出と、医科は様式95〜100(うち施設パターンに応じて該当の様式を組み合わせて提出。多くは様式95・97・98など)を中心とした届出が必須です。なお2026年改定で対象が「主として医療に従事する職員」から「当該保険医療機関に勤務する職員」に拡大され、40歳未満の勤務医・歯科医・薬剤師、事務職員も新たに対象に加わっているため、給与総額の集計範囲も再確認が必要です。これは有床診療所も含めて(入院料を算定する全医科の医療機関が対象)。
Q10. 「急性期総合体制加算の経過措置『9/30まで』は安心していいか?」
安心しすぎは禁物です。9/30みなしは「急性期病院A一般入院料の算定要件」「重症度・看護必要度基準」など複数項目に分散しています。10/1以降に新基準で継続算定するには、経過措置(9/30みなし)終了後、新基準で再届出する構造になっています。具体的な期限は別添1チェックリスト・経過措置PDFで確認してください。さらにR9.5.31期限の集積性・働き方改革系基準は1年以上の準備を要します。
Q11. 「個別判定が難しい項目はどこに聞けばいい?」
地方厚生(支)局都道府県事務所への電話照会 が最も確実とされています。Day 1 のチェックリスト棚卸し時に判断が割れた項目は、必ず管轄事務所に電話で確認してください。本記事は一般的な整理ですが、個別事例の判定は管轄厚生局の判断が優先されます。
まとめ
医科の医療機関が、5/18の届出に向けて 3日でやり切るアクションは規模を問わず次の3つに集約されます。
- 電子的診療情報連携体制整備加算の取得可能区分を特定 — 共通1、Day 1 で着手
- ベースアップ評価料 再届出の準備(無床は様式95 一枚/有床診療所・中小病院は外来Ⅰ→入院C 区分の順) — 共通2、Day 2 で完成
- 機能強化加算 該当施設の継続届出(BCP は1年経過措置あり、新規は対象外) — 共通3、Day 2 で完成
医科診療所はこの3点に加えて、生活習慣病管理料・特定疾患療養管理料の整理・心不全再入院予防継続管理料3 の対象判定(該当施設のみ)を Day 1〜2 で進めます。充実管理加算は令和9年4月1日 算定開始の中期スケジュール項目 で、5/18届出には含まれません。有床診療所は入院ベースアップ評価料 区分Cの計算と様式95〜100、有床診療所入院基本料の届出区分も追加タスク。中小病院は急性期総合体制加算の経過措置(R8.9.30みなし/R9.5.31集積性基準等)と急性期病院A/B(選択制で追加された新区分/急性期一般入院料1〜6は廃止されず併存)の選択判定が Day 1 で必須の追加タスクです。
慌てなくてよい論点(機能強化加算の既届出施設は BCP に1年経過措置・無床診療所は入院料減算なし・充実管理加算は令和9年4月1日 算定開始のため5/18届出対象外)と、簡素化される論点(無床診療所で(I)のみ算定なら様式95 一枚で済む)、そして 絶対に漏らしてはいけない論点(旧医療DX加算からの再届出・ベースアップ再届出) を分けて把握することが、限られた事務時間で 3日でやり切る鍵です。
掲示義務のWeb対応についてお困りの方は、お気軽にお問い合わせください。
シリーズ記事
関連記事
参考資料